|
Asma
Diagnóstico da Asma
PNEUMOMEDIASTINO
Apresentação de Caso de Pneumomediastino por Asma Brônquica
Paciente de 19 anos de idade foi admitida com severa crise de asma brônquica. Algumas horas mais tarde, relatava dor retroesternal irradiada para os ombros. Referia odinofagia e dor quando de mudança de decúbito. O exame físico revelava edema cervical e da parede anterior do tórax. À palpação, crepitações configuravam presença de enfisema subcutâneo, ocorrendo dor à compressão ao nível da cricoide. O exame do aparelho respiratório evidenciava diminuição difusa do murmúrio vesicular, associado a sibilos expiratórios. Não havia estridor. A paciente estava afebril, normotensa, com pulso regular taquicárdico 124 bpm, e frequência respiratória elevada 32 irpm.
A Radiografia Simples de Tórax Evidenciou:
Figura 1 – Radiografia de tórax em PA (a) evidencia extenso enfisema subcutâneo (setas curvas). A pleura mediastinal está desviada lateralmente, visível como uma fina linha ao longo do mediastino. Veja o negativo da imagem. (b)
A Tomografia Computadorizada do Tórax sem Contraste Evidenciou:
Figura 2 – Presença de coleção de gás, dissecando a gordura peritraqueal e perivascular, enfisema subcutâneo em parede anterior do tórax (seta), e pequena condensação no lobo superior esquerdo.
Figura 3 – Presença de ar separando planos teciduais dentro do mediastino, visualizando-se as bordas cardíacas.
Figura 4 – Presença de ar circundando o esôfago.
Discussão
O pneumomediastino, como entidade médica, foi originalmente reconhecido em 1819, quando foi descrito com precisão por Laennec1 no contexto de lesão traumática. Hamman2 foi o primeiro a relatar o pneumomediastino espontâneo em 1939.
O pneumomediastino consiste na presença de ar ou outro gás no mediastino. Ele é raro em adultos, sendo mais comum em recém-natos. Em adultos ocorre principalmente em homens, durante a segunda e terceira décadas, constituindo-se em um achado pouco comum na asma.
Os sinais e sintomas dependem da quantidade de ar nos espaços mediastinais. Os achados clínicos mais frequentes são: dor súbita retroesternal irradiada para o pescoço,3,4 para trás e para os ombros; dispneia com ou sem cianose;3,5 enfisema subcutâneo, disfagia e odinofagia. À ausculta detecta-se o chamado sinal de Hamman, descrito pela primeira vez em 1939 presença de crepitações grosseiras, borbulhantes, sincronizadas com os batimentos cardíacos e não com o ciclo respiratório. O sinal de Hamman é mais evidente com o paciente em decúbito lateral direito.
Causas a serem consideradas em um paciente com pneumomediastino de acordo com a origem:6
➢ Pulmonar por ruptura alveolar ventilação mecânica invasiva >> barotrauma (p.ex. PEEP), obstrução das vias aéreas (p.ex. asma, bronquiolite, tumor), tosse violenta, soluços, vômitos (p.ex. anorexia nervosa), esforços (p.ex. manobras de Valsalva), trauma fechado do tórax e penetrante, SARA, atelectasia, punção com agulha fina, metástases pulmonares etc.
➢ Mediastino ruptura de estruturas do mediastino que contêm ar: Esôfago – síndrome de Boerhaave pela ruptura da parede do esôfago por vômito excessivo em distúrbios alimentares e raramente por tosse extremamente forte. É uma perfuração transtransmural rara, diferente das iatrogênicas pós-endoscópicas responsáveis por 80-90% dos casos de ruptura esofágica; carcinoma de esôfago. Traqueia. Brônquios, causada por trauma fechado ou aberto do tórax, iatrogenia (biópsia transbrônquica, escovado brônquico), aumento da pressão intraluminal (p.ex. vômitos, tosse, esforço na defecação, convulsões, parto). Barotrauma (associado ao mergulho), etc.
➢ Cabeça e pescoço perfurações da nasofaringe, laringe e porções cervicais do esôfago e traqueia causadas por traumatismos, cirurgias do pescoço, acidentes na intubação traqueal, na traqueostomia e na passagem de sondas nasogástrica ou nasoenteral, procedimentos dentários, fraturas dos ossos dos seios da face etc.
➢ Abdome Propagação de ar de coleções intra-abdominais intra ou extraperitoneais.
➢ Infecção tuberculose pulmonar, histoplasmose, dentária, retrofaringeana, mediastinite, etc.
➢ Outras causas pulmonares doença intersticial pulmonar, colagenoses e pelo consumo frequente de cocaína que tem sido tradicionalmente considerada um fator predisponente para o desenvolvimento de pneumomediastino espontâneo. Não em decorrência unicamente de manobras de Valsalva para sua inalação, a fim de aumentar a absorção e maximizar o efeito da droga mas, principalmente pelo efeito tóxico direto, determinando dano alveolar difuso, com características de pneumonia intersticial descamativa, hemorragia/capilarite devido a ação vasoconstritora da droga.7-9
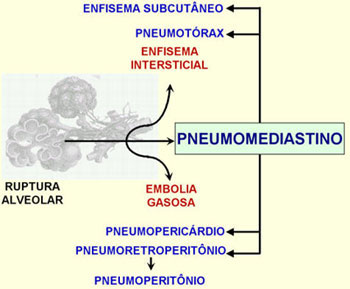 O pneumomediastino é um achado raro na asma.3,4 No presente caso, a crise de asma evoluiu para severa obstrução, com hiperinsuflação pulmonar dinâmica, e consequente distensão e ruptura alveolar, e dissecação do interstício pulmonar pelo ar, através da bainha broncovascular. Desde que todos os planos do tecido conjuntivo se intercomunicam, o gás frequentemente se expande pelos tecidos moles e pode propagar-se para fora do mediastino, como a região cervical, podendo alcançar o tecido subcutâneo da parede torácica, retroperitônio, ou cavidade abdominal, resultando em enfisema subcutâneo, retropneumoperitônio, pneumoperitônio e até mesmo pneumatose intestinal.5,10,11 O pneumomediastino eventualmente determina pneumopericárdio pela propagação do gás através da bainha das veias pulmonares (Figura 5). O pneumomediastino é um achado raro na asma.3,4 No presente caso, a crise de asma evoluiu para severa obstrução, com hiperinsuflação pulmonar dinâmica, e consequente distensão e ruptura alveolar, e dissecação do interstício pulmonar pelo ar, através da bainha broncovascular. Desde que todos os planos do tecido conjuntivo se intercomunicam, o gás frequentemente se expande pelos tecidos moles e pode propagar-se para fora do mediastino, como a região cervical, podendo alcançar o tecido subcutâneo da parede torácica, retroperitônio, ou cavidade abdominal, resultando em enfisema subcutâneo, retropneumoperitônio, pneumoperitônio e até mesmo pneumatose intestinal.5,10,11 O pneumomediastino eventualmente determina pneumopericárdio pela propagação do gás através da bainha das veias pulmonares (Figura 5).
Pickup et al.12,13 efetuaram um estudo retrospectivo avaliando as manifestações radiológicas de 1.016 adultos hospitalizados com asma aguda em um período de quatro anos. As manifestações radiográficas foram classificadas em cinco grupos:
❐ – Normal, 536 pacientes (52,9%);
❐ – Achados compatíveis com doença pulmonar obstrutiva, 323 pacientes (31,8%);
❐ – Complicações da asma incluindo infecção, atelectasias, um caso de pneumomediastino e um caso de pneumotórax, 83 pacientes (8,2%);
❐ – Achados incidentais sem importância, 6 casos (0.6%);
❐ – Achados incidentais importantes incluíndo tuberculose, insuficiência cardíaca, neoplasia brônquica, 68 casos (6,7%).
Concluíram que anormalidades radiológicas importantes foram encontradas em somente 15% dos casos. Pneumotórax e pneumomediastino, complicações raras, porém potencialmente fatais, ocorreram em 0,15 – 0,2%.
Os achados no estudo com a radiologia convencional são:14,15
● O ar é visível ao longo da bainha dos brônquios e vasos em direção aos hilos pulmonares e mediastino ou centralmente como uma imagem hipertransparente que contorna a silhueta cardíaca, delimitada externamente por uma tênue linha de orientação vertical (mais comum à esquerda), que corresponde à pleura;
● A aorta e outras estruturas do mediastino podem se apresentar realçadas com contornos bem delimitados. A presença do ar ao redor da artéria pulmonar é conhecida como o sinal do "anel da artéria pulmonar". Na criança o timo é frequentemente isolado do resto das estruturas do mediastino pelo gás, produzindo o sinal da "vela náutica de fortuna";
● Sinal do diafragma contínuo, delineando a superfície superior do diafragma e separando-a do coração Sinal de Levin;
● Ao contrário do pneumotórax ou pneumopericárdio, o ar permanece fixo no pneumomediastino, não se deslocando para a região mais alta;
● Na incidência em decúbito lateral do tórax o ar também não se move;
● No perfil do tórax, o ar é facilmente visualizado entre o esterno e o coração e a aorta.
● Na incidência lateral do pescoço identificam-se imagens hipertransparentes entre os diversos planos das fáscias;
● Pneumotórax por ruptura do pneumomediastino no espaço pleural, sendo mais comum à esquerda.16,17
Deve ser salientado que o pneumomediastino pode apresentar complicações que determinam risco de vida. Dentre elas: o pneumomediastino hipertensivo; pneumotórax uni ou bilateral ou pneumotórax hipertensivo e aumento da pressão no interstício pulmonar, determinando dispneia. Se junto ao pneumomediastino ocorrer pneumotótax, dependendo de sua extensão ou se hipertensivo, um dreno torácico pode ser inserido. Na eventualidade de o pneumomediastino causar tensão, tamponamento ou compressão das vias aéreas, uma descompressão por cirurgia torácica videoassistida (VATS) ou mesmo por toracotomia pode ser realizada.18,19 Em alguns casos de enfisema mediastinal maciço para descompressão, a mediastinostomia cervical é indicada.20
O pneumomediastino é considerado doença benigna, mas o seu prognóstico depende da patologia subjacente e das complicações. O pneumomediastino geralmente apresenta uma evolução favorável, com resolução entre 27 dias.
A conduta é expectante e a recorrência é baixa. O tratamento é sintomático com antitussígenos e analgésicos.
A administração de oxigênio pode aumentar a absorção de gás em seis vezes e, portanto, deve ser sempre administrado.21 No caso presente de asma brônquica, a paciente foi tratada agressivamente com ß2-agonista por inalação, concomitante à administração de oxigênio, corticoide e analgésicos, com excelente resultado, tendo obtido alta hospitalar ao final de três dias.
Referências
01.Laennec, RTH. – Traité de lauscultation médiate et des maladies des poumons. New York:
Samuel S. and William Wood; 1838.
02.Hamman L. Spontaneous mediastinal emphysema, Bull Johns Hopkins Hosp 1939; 64:1-21.
03.Munsell WP: Pneumomediastinum. JAMA 1967; 202:689-93.
04.Choo MJ, Shin SO, Kim JS: A case of spontaneous cervical and mediastinal emphysema. J Korean Med Sci 1998; 13:223-26.
05.Bodey GP: Medical mediastinal emphysema. Ann Intern Med 1961; 54:46-56.
06.Pierson DJ. Pneimomediastinum. In : John F. Murray and Jay A. Nadel. Textbook of Respiratory Medicine. Philadelphia: W.B. Saunders; 1988:1795-1808.
07.Perna V, Vilà E, Guelbenzu JJ, Amat I. Pneumomediastinum: is this really a benign entity? When it can be considered as spontaneous? Our experience in 47 adult patients. Eur J Cardiothorac Surg 2010; 37:573-5.
08;Katzenstein, ALA. – Surgical Pathology of Non-Neoplastic Lung Disease: Volume 13 in the major problems in pathology series. 4th edition. Saunders; 2006 pg. 98-108.
09.Leslie K, Wick M. Leslie K, Wick M. Practical pulmonary pathology: a diagnostic approach, Drug-associated diffuse lung disease, Virginia: Churchill Livingstone; 2005. pg. 221-257
10.Mogan GR, Sachar DB, Bauer J, Salky B, Janowitz HD.
Toxic megacolon in ulcerative colitis complicated by pneumomediastinum: Report of two cases. Gastroenterology 1980; 79:559-62.
11.Steffey WR, Cohn AM: Spontaneous subcutaneous emphysema of the head, neck, and mediastinum. Arch Otolaryngol 1974; 100:32-5.
12.Pickup CM, Nee PA, Randall PE. Radiographic features in 1016 adults admitted to hospital with acutw asthma. J Accid Emerg Med 1994; 11:234-7.
13.Paganin F, Trussard V, Seneterre E, Chanez P, Giron J, Godard P, Sénac JP, Michel FB, Bousquet J. Chest radiography and high resolution computed tomography of the lungs in asthma. Am Rev Respir Dis 1992; 146:1084-7.
14.Felson B. Chest Roentgenology. Philadelphia:WB Saunders; 1973.
15.Fraser RS, Müller NL, Colman N, Parpe PD. Diagnosis of Diseases of the Chest. 4ª edição. Philadelphia:WB Saunders; 1999.
16.Reynolds GE, Davis JT. Injuries of the chest wall, pleura, pericardium, lungs, bronchi and esophagus. Radiol Clin N Amer 1966; 4:383-401.
17.Rottenberg LA, Golden R. Spontaneous pneumothorax: a study of 105 cases. Radiology 1949; 53:157-67.
18.Chau HH, Kwok PC, Lai AK, Fan TW, Chan SC, Miu TY, Chan GL.
Percutaneous relief of tension pneumomediastinum in a child. Cardiovasc Intervent Radiol 2003; 26:561-3.
19.Perna V, Vila E, Guelbenzu JJ, et al. Pneumomediastinum: is this a really benign entity? When it can be considered spontaneous? Our experience in 47 adult patients. Eur J Cardiothorac Surg 2010; 37:573-5.
20.Ozbay S, Tuba Lima S, Topcu S, Akgui AG, Elicora A, et al. Approach to the pneumomediastinum with massive subcutaneous emphyesema. Eur Resp J 2014; 44:
(Suppl 58) P2442 .
21.Kouritas VK, Papagiannopoulos K, Lazaridis G, Baka S, Mpoukovinas I, Karavasilis V, Lampaki S,
et al. Pneumomediastinum. J Thorac Dis 2015; 7(Suppl 1):S44-S49.
|
| |