|
Asma
Tratamento da Asma — Situações Específicas
TRATAMENTO DA DOENÇA DO REFLUXO GASTRESOFAGIANO (DRGE)
As modificações no estilo de vida (Tabela 1) continuam sendo essenciais antes de qualquer intervenção terapêutica para a DRGE. Além de elevar a cabeceira do leito os pacientes devem evitar refeições pelo menos 2–3 horas antes da hora de dormir.
Certos alimentos como p. ex. chocolates, alimentos gordurosos, alimentos cítricos, pimentas, álcool e café podem diminuir a tonicidade do esfíncter inferior esofagiano (EIE) e irão causar aumento do refluxo gastresofágico. Tanto a morbidade como a mortalidade estão aumentadas em pacientes com asma e que fumam quando comparadas aos não fumantes. Pacientes fumantes com asma apresentam mais sintomas1,2 e utilizam mais medicação de alívio.3 A necessidade de parar de fumar é importante, pois fumar relaxa o EIE, favorecendo o refluxo. A obesidade demonstrou ser um importante fator de risco tanto para a asma quanto para o desenvolvimento ou agravamento da DRGE.4,5 A diminuição de peso reduz os sintomas de DRGE e a exposição do esôfago ao ácido. A relação cintura-quadril é mais importante do que o índice de massa corporal (IMC) em associação com a DRGE.6
Tabela 1 – Modificações do Estilo de Vida
Mudanças de Hábito |
| Evitar refeições copiosas, com alto teor de gorduras |
| Evitar bebidas carbonadas, café, álcool |
| Deitar-se somente após 2 h após a refeição |
| À noite, deitar-se 3 h após a última refeição |
| Elevar a cabeceira do leito em ± 15 cm |
| Parar de fumar |
Os inibidores de bomba de prótons (IBP) (Tabela 2) se constituem no melhor farmacológico da atualidade para tratar a DRGE, e também na cura da esofagite erosiva e na prevenção de recaída dos sintomas e da inflamação esofágica,7,8 sendo superiores aos inibidores de H2. Quando administrado em uma dose suficiente (p. ex. 40 mg de omeprazol por dia durante sete dias), a produção diária de ácido pode ser diminuída em mais de 95%. Os IBPs inibem a secreção de ácido gástrico ao inativar as moléculas de H+, K+ –ATPase da célula parietal. A supressão de ácido ideal ocorre quando as bombas de prótons são ativadas quando a célula parietal é estimulada ao máximo após uma refeição.9 Todos os IBPs devem ser tomados pela manhã em jejum, cerca de 30 a 60 minutos antes da primeira refeição para o controle ideal do pH, exceto o dexlansoprazol, que emprega tecnologia de liberação retardada dupla que leva a concentrações plasmáticas sustentadas do medicamento, propiciando, portanto, ser tomado a qualquer hora do dia.9
Tabela 2 – Tratamento Farmacológico da DRGE com Inibidores de Bomba de Prótons
Tratamento Farmacológico da DRGE com Manifestações Extraesofágicas como a Asma
Iniciar com Inibidores de Bomba de Prótons por 4 a 12 Semanas |
| Omeprazol Magnésico |
40 mg |
| Pantoprazol Sódico |
40 mg |
| Lansoprazol |
30 mg |
| Rabeprazol Sódico |
20 mg |
| Esomeprazol Magnésico |
40 mg |
| Pantoprazol Magnésico |
40 mg |
| Dexlansoprazol |
60 mg |
Naqueles pacientes em que não houver controle na liberação noturna de ácido, os inibidores H2 em dose única diária à noite podem ser úteis. Entretanto, podem apresentar o fenômeno da taquifilaxia, com diminuição de seu efeito, obrigando ao uso intermitente.10
O fumarato de vonoprazana,
um bloqueador ácido competitivo de potássio, uma droga mais recente, tem várias vantagens sobre os inibidores da bomba de prótons convencionais, incluindo rápido início de ação, longa duração da supressão ácida, menos variações interindividuais em termos de supressão ácida e influência dietética mínima em sua ação.
É uma opção especialmente útil em pacientes com DRGE refratária, com necessidade de resposta mais rápida ou com perfil metabólico que prejudica a eficácia dos IBPs. Vonoprazana 20 mg/dia excede a eficácia dos IBPs, sendo a dose de manutenção 10 mg.11,12
Quanto aos chamados procinéticos (Tabela 3), não são úteis como tratamento único. Potencializam de forma limitada a ação dos IBPs e antagonistas H2. Podem ser úteis quando coexistem sintomas dispépticos tipo dismotilidade. Levar em consideração seus efeitos colaterais no sistema nervoso e o prolongamento do intervalo QT.
Tabela 3 – Doses de Procinéticos
Doses de Procinéticos |
| Domperidona |
10 mg 30 min antes refeições |
| Bromoprida |
10 mg 4 x dia |
| Metoclopramida |
10 mg 4x dia |
Tratamento Cirúrgico
 Indicado somente quando todas as tentativas de tratamento clínico já foram efetuadas, sem sucesso, com a falência do tratamento farmacológico, o que é raro na atualidade. A cirurgia indicada é a hiatoplastia.
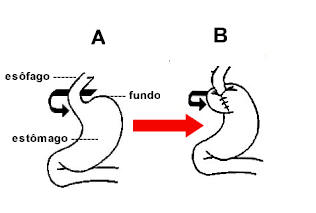
Os pacientes candidatos à cirurgia antirrefluxo devem se submeter a testes de pH antes do procedimento, se tiverem endoscopia normal e não houver histórico de testes semelhantes anteriores. Além disso, todos os pacientes devem se submeter à esofagomanometria de alta resolução antes da cirurgia para descartar acalasia ou outros distúrbios motores do esôfago, como ausência de contratilidade. A intervenção cirúrgica consiste na recolocação do esôfago na cavidade abdominal, a aproximação dos pilares do hilo diafragmático e no envolvimento do esôfago distal pelo fundo gástrico — fundoplicatura pela técnica de Nissen, cuja indicação principal é a prevenção da aspiração, pela correção do refluxo. (Figura 1 [A e B ]) Esta técnica é a mais difundida em todo o mundo, mas outras variantes são feitas, todas com o objetivo de aumentar a pressão do EIE.
Realizada por um cirurgião experiente, a cirurgia de fundoplicatura de Nissen é eficaz no tratamento da DRGE; no entanto, 10 a 20% dos pacientes apresentam efeitos colaterais como disfagia, distensão abdominal, dificuldade na eructação e vômitos.13 Indicado somente quando todas as tentativas de tratamento clínico já foram efetuadas, sem sucesso, com a falência do tratamento farmacológico, o que é raro na atualidade. A cirurgia indicada é a hiatoplastia.
Os pacientes candidatos à cirurgia antirrefluxo devem se submeter a testes de pH antes do procedimento, se tiverem endoscopia normal e não houver histórico de testes semelhantes anteriores. Além disso, todos os pacientes devem se submeter à esofagomanometria de alta resolução antes da cirurgia para descartar acalasia ou outros distúrbios motores do esôfago, como ausência de contratilidade. A intervenção cirúrgica consiste na recolocação do esôfago na cavidade abdominal, a aproximação dos pilares do hilo diafragmático e no envolvimento do esôfago distal pelo fundo gástrico — fundoplicatura pela técnica de Nissen, cuja indicação principal é a prevenção da aspiração, pela correção do refluxo. (Figura 1 [A e B ]) Esta técnica é a mais difundida em todo o mundo, mas outras variantes são feitas, todas com o objetivo de aumentar a pressão do EIE.
Realizada por um cirurgião experiente, a cirurgia de fundoplicatura de Nissen é eficaz no tratamento da DRGE; no entanto, 10 a 20% dos pacientes apresentam efeitos colaterais como disfagia, distensão abdominal, dificuldade na eructação e vômitos.13
O fundo do estômago é tracionado por trás do esôfago, envolvendo-o. A porção do fundo gástrico, agora à direita do esôfago, é suturada à porção do fundo gástrico localizada à 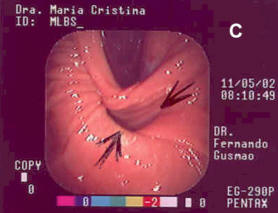 esquerda, assemelhando-se a um colarinho de camisa abotoado (Figuras 2 [C] ). Cria-se um mecanismo valvular, unidirecional, evitando-se o refluxo. A mesma cirurgia é efetuada por laparoscopia, que é menos invasiva, com baixa morbidade quando comparada à técnica aberta, que requer toracotomia/laparotomia. A recidiva utilizando a laparoscopia está em torno de 3,5%, bem menor do que 9-30% pela técnica aberta tradicional. Mais recentemente a via endoscópica vem ganhando adesões, especialmente em função do menor número de complicações e menor tempo de recuperação. esquerda, assemelhando-se a um colarinho de camisa abotoado (Figuras 2 [C] ). Cria-se um mecanismo valvular, unidirecional, evitando-se o refluxo. A mesma cirurgia é efetuada por laparoscopia, que é menos invasiva, com baixa morbidade quando comparada à técnica aberta, que requer toracotomia/laparotomia. A recidiva utilizando a laparoscopia está em torno de 3,5%, bem menor do que 9-30% pela técnica aberta tradicional. Mais recentemente a via endoscópica vem ganhando adesões, especialmente em função do menor número de complicações e menor tempo de recuperação.
Mas se apesar de todas as medidas terapêuticas o paciente continua a apresentar sintomas, deve-se realizar a pHmetria de 24 horas e na eventualidade da suspeita de um refluxo "não ácido", quando a presença de sintomas persiste, o paciente deve realizar o teste de impedância.14 O cateter é colocado em pontos de registro separados para avaliar o fluxo de líquido do estômago para o esôfago. O exame avalia
a gravidade do refluxo, a presença de refluxo não ácido e a correlação entre o refluxo e os sintomas. Este procedimento ajuda na concepção de um curso de tratamento.
O uso de outros testes de diagnóstico, como teste de pH baseado em cateter, cápsula de pH sem fio (wireless), impedância + pH e outros são reservados para cenários clínicos específicos quando é necessário um gerenciamento adicional em pacientes que apresentaram parcial ou completamente falta de resposta ao tratamento com IBP.15
Na Tabela 4 são descritas as drogas que pioram o refluxo gastresofagiano.
Tabela 4 – Drogas que Pioram o Refluxo Gastresofagiano
PIORAM O REFLUXO GASTRESOFAGIANO |
Reduzem a Pressão do Esfíncter Inferior |
|
Causam Irritação Direta da Mucosa |
• Alimentos |
• Alimentos |
Açúcar |
Alimentos com tomate |
Chocolate |
Alimentos condimentados |
Café |
Produtos cítricos |
Chá |
Maçã |
Álcool |
Álcool |
|
|
• Medicamentos |
• Medicamentos |
Teofilina |
Aspirina |
Anticolinérgicos |
Tetraciclinas |
Antagonistas α-adrenérgicos |
Quinidina |
Benzodiazepínicos |
Drágeas de Cloreto de Potássio |
Bloqueadores de cálcio |
Ferro |
Nitratos |
ß-agonistas |
|
|
Home
 Design by Walter Serralheiro Design by Walter Serralheiro
|
|
Referências
01.Turner M, Noertjojo K, Vedal S, Bai T, Crump S, Fitzgerald JM. Risk factors for near fatal asthma. A case-control study in hospitalized patients with asthma. Am J Respir Crit Care Med 1998; 157:1804-9.
02.Walsh LJ, Wong CA, Cooper S, Guhan AR, Pringle M, Tattersfield AE. Morbidity from asthma in relation to regular treatment: a community based study. Thorax 1999; 54:296-300.
03.Gallefoss F, Bakke P. Does smoking affect the outcome of patient education and self management in asthmatics? Patient Educ Couns 2003; 49:91-7.
04.Gupta S, Lodha R, Kabra SK.
Asthma, GERD and Obesity: Triangle of Inflammation. Indian J Pediatr 2018; 85:887892.
05.Lang JE, Hossain J, Holbrook JT, Teague WG, Gold BD, Wise RA, Lima JJ.
Gastro-oesophageal reflux and worse asthma control in obese children: a case of symptom misattribution? Thorax 2016; 71:238-246.
06.Singh S, Sharma AN, Murad MH, Buttar NS, El-Serag HB, Katzka DA, Iyer PG.
Central adiposity is associated with increased risk of esophageal inflammation, metaplasia, and adenocarcinoma: a systematic review and meta-analysis. Clin Gastroenterol Hepatol 2013;11:1399-1412.e7.
07.Chey WD, Mody RR, Izat E. Patient and physician satisfaction with proton pump inhibitors (PPIs): are there opportunities for improvement? Dig Dis Sci 2010; 55:34153422.
08.Dean BB, Gano AD, Jr, Knight K, Ofman JJ, Fass R. Effectiveness of proton pump inhibitors in nonerosive reflux disease. Clin Gastroenterol Hepatol 2004; 2:656664.
09.Yuung A, Kumar MA, Thota PN. GERD: a practical approach. Cleveland Clinic Journal of Medicine 2020; 87:223-230.
10.
Komazawa Y, Adachi K, Mihara T, Ono M, Kawamura A, Fujishiro H, Kinoshita Y.
Tolerance to famotidine and ranitidine treatment after 14 days of administration in healthy subjects without Helicobacter pylori infection . J Gastroenterol Hepatol 2003; 18:678682.
11. Sugano K. Vonoprazan fumarate, a novel potassium-competitive acid blocker, in the management of gastroesophageal reflux disease: safety and clinical evidence to date. Therap Adv Gastroenterol 2018; 11:1756283X17745776.
12.Bandyopadhyay S, Verma P, Samajdar SS, Das S. Vonoprazan causes symptomatic improvement in non-erosive gastroesophageal reflux disease: A systematic review and meta-analysis. Clin Res Hepatol Gastroenterol 2024; 48:102373.
13.Mittal R, Vaezi MF. Esophageal motility disorders and gastroesophageal reflux disease. N Engl J Med 2020; 383:1961-1972.
14.Harding SM. Gastroesophageal reflux and asthma. Last uptade Nov 13,2017. Disponível em: www.uptodate.com/contents/gastroesophageal reflux and asthma.
15.Sandhu DS, Fass R. Current Trends in the Management of Gastroesophageal Reflux Disease. Gut Liver 2018 15; 12:7-16. doi: 10.5009/gnl16615. PMID: 28427116; PMCID: PMC5753679.
|